- Wirtschaft und Umwelt
- Gesundheitsversorgung
Palliativmedizin noch immer zu wenig bekannt
Fachkongress sieht gute Versorgung von Schwerkranken nicht gesichert
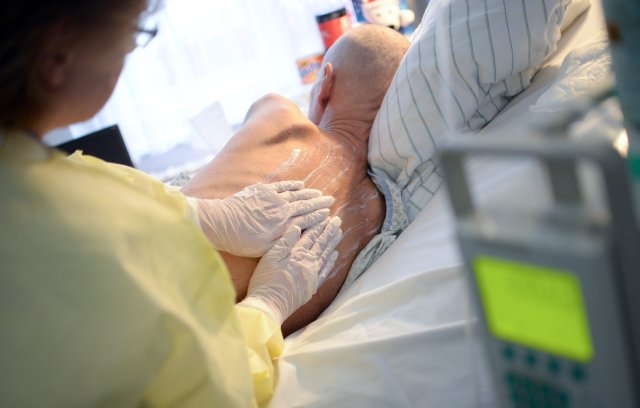
Wenn eine schwere Krankheit nicht heilbar ist, nur noch Symptome gelindert werden können, dann ist häufig die Zeit für eine palliativmedizinische Versorgung gekommen. Geleistet wird diese von spezialisierten Ärzten, Pflegekräften und weiteren Therapeuten. Zu den entsprechenden Krankenhausstationen gehören auch Sozialdienst und Seelsorge. Das lateinische Wort palliare bedeutet so viel wie einen (schützenden) Mantel umlegen.
Zunächst wurde das Konzept vor allem für Patienten mit Krebs entwickelt, inzwischen werden auch viele mit Herz-Kreislauf- und neurologischen Erkrankungen entsprechend betreut. Weltweit bräuchten 57 Millionen Menschen jährlich eine entsprechende Versorgung, aber nur 14 Prozent der Bedürftigen vor allem in den reicheren Ländern bekommen sie.
Etwa 15 Prozent der Krankenhäuser in Deutschland verfügen über eine der bundesweit rund 350 Palliativstationen. Zudem gibt es in Krankenhäusern teils auch Palliativdienste, die Patienten auf den üblichen Fachstationen aufsuchen. Wenn die Schwerkranken zu Hause leben, kommen, ebenfalls noch lange nicht flächendeckend, Teams der speziellen oder allgemeinen ambulanten Palliativversorgung zum Einsatz.

Unser täglicher Newsletter nd.Kompakt bringt Ordnung in den Nachrichtenwahnsinn. Sie erhalten jeden Tag einen Überblick zu den spannendsten Geschichten aus der Redaktion. Hier das kostenlose Abo holen.
Die Zukunft dieser Versorgungsform ist durchaus nicht gesichert. Davor warnte am Ende letzter Woche die Deutsche Gesellschaft für Palliativmedizin (DGP) anlässlich ihres 15. Kongresses in Aachen, zu dem sich 1400 Teilnehmerinnen und Teilnehmer eingefunden hatten. Großes Ärgernis für die Fachleute: Im Rahmen der Krankenhausreform kommt das Thema bis jetzt gar nicht vor. Weder der Versorgungsbedarf auf den spezialisierten Stationen sei ausreichend abgebildet, noch fänden sich die klinischen Palliativdienste wieder, kritisierte DGP-Präsidentin Claudia Bausewein. Damit steigt das Risiko, dass schwerkranke Menschen auf Normal- und Intensivstationen nicht mehr ausreichend palliativmedizinisch versorgt werden. Die Zahl der Palliativstationen gehe bereits jetzt zurück, so Bausewein. Sie und ihre Kollegen sehen als Ursache für die Vernachlässigung in der Reform einen »falsch niedrig ermittelten Versorgungsbedarf«.
Was die Zukunft des Fachs betrifft, setzt Internistin Bausewein die Palliativversorgung eindeutig in Beziehung zur Suizidprävention. Sie und ihre Kollegen bieten in der Praxis »ein ergebnisoffenes, qualifiziertes und wiederholtes Gesprächsangebot zu Todeswünschen«, das auch Erfahrungen starker Belastung durch Symptome wie Schmerz einbezieht. Im Zuge der Liberalisierung der Suizidassistenz hätten viele Menschen nur gefragt: »Wo kriege ich jetzt die Pille her?«
Viele wüssten nicht, was Palliativversorgung bedeute
Aus Sicht von DGP-Geschäftsführer Heiner Melching wüssten die meisten gar nicht, was Palliativ- und Hospizversorgung für die Gestaltung des Lebensendes bedeuten. Mehr Aufklärung in den Kommunen war so auch Aufgabe des Kongresses im direkten Umfeld in Aachen. Zum Rahmenprogramm gehörte zum Beispiel eine Filmwoche unter dem Motto »Lass uns nicht vom TODschweigen«, ebenso wie Vorträge, Foren und eine Kunstausstellung.
Wissen über die Palliativversorgung fehle laut Kongress ebenfalls im Bereich der Notfallmedizin. »Wir müssen die Notfallversorgung stärker in den Blick nehmen: Es fehlt ein Bindeglied zu einer Adhoc-Palliativversorgung, wenn Notärzte auf schwerstkranke Menschen treffen«, sagte DGP-Geschäftsführer Heiner Melching. Häufig würden Patienten ins Krankenhaus gebracht, obwohl sie palliativversorgt zuhause bleiben könnten. Sterbende Menschen sollten in ihrer gewohnten Umgebung bleiben. Neue Modelle für ihre Betreuung gehörten auch in die ebenfalls anstehende Reform der Notfallversorgung.
Nicht nur, dass Sterbende in der Regel nicht ins Krankenhaus wollen, sei ein Argument für eine schnell einsetzende ambulante Palliativversorgung. Studien zufolge finden bis zu zehn Prozent aller Notarzteinsätze (etwa sechs Millionen pro Jahr) bei Menschen in Palliativsituationen statt. Häufig haben dann die Ärzte keine Möglichkeit, eine nicht sinnvolle oder nicht gewünschte Krankenhauseinweisung zu vermeiden, weil schnell verfügbare Versorgungsalternativen fehlten.
Eine Projektidee dazu kommt aus Hamburg und wurde auf dem Kongress zur Diskussion gestellt: »Adhoc-Palliativteams« könnten von Notfallversorgern angefordert werden. Sie wären dann innerhalb einer Stunde bei den Patienten und könnten für bis zu 72 Stunden Versorgung, Symptomlinderung oder Sterbebegleitung übernehmen. Sie könnten auch die weitere Versorgung organisieren – mit dem Effekt, dass Ressourcen der Notfallversorgung eingespart würden.
Das »nd« bleibt. Dank Ihnen.
Die nd.Genossenschaft gehört unseren Leser*innen und Autor*innen. Mit der Genossenschaft garantieren wir die Unabhängigkeit unserer Redaktion und versuchen, allen unsere Texte zugänglich zu machen – auch wenn sie kein Geld haben, unsere Arbeit mitzufinanzieren.
Wir haben aus Überzeugung keine harte Paywall auf der Website. Das heißt aber auch, dass wir alle, die einen Beitrag leisten können, immer wieder darum bitten müssen, unseren Journalismus von links mitzufinanzieren. Das kostet Nerven, und zwar nicht nur unseren Leser*innen, auch unseren Autor*innen wird das ab und zu zu viel.
Dennoch: Nur zusammen können wir linke Standpunkte verteidigen!
Mit Ihrer Unterstützung können wir weiterhin:
→ Unabhängige und kritische Berichterstattung bieten.
→ Themen abdecken, die anderswo übersehen werden.
→ Eine Plattform für vielfältige und marginalisierte Stimmen schaffen.
→ Gegen Falschinformationen und Hassrede anschreiben.
→ Gesellschaftliche Debatten von links begleiten und vertiefen.
Seien Sie ein Teil der solidarischen Finanzierung und unterstützen Sie das »nd« mit einem Beitrag Ihrer Wahl. Gemeinsam können wir eine Medienlandschaft schaffen, die unabhängig, kritisch und zugänglich für alle ist.







